2025年6月27日至29日,2025血液学转化和创新大会暨第十届上海淋巴细胞疾病学术研讨会在上海正式召开。淋巴瘤分类体系的构建始终是临床病理学领域最具挑战性的课题之一。随着分子生物学技术的突破性进展和国际学术合作的深化,淋巴瘤分类系统经历了从简单形态学观察到综合多学科特征分析的范式转变。会议期间,苏州大学附属第一医院苗瞄主任围绕CSCO和NCCN两大指南的核心更新内容展开深入解读,尤其聚焦于骨髓增生异常综合征诊断评估的精准化转型与治疗策略的重要进展,旨在为临床医师深入理解并应用新版指南,优化MDS患者的个体化诊疗方案提供参考。《肿瘤瞭望-血液时讯》现将核心内容整理成文,以飨读者。

骨髓增生异常综合征(MDS)是起源于造血干细胞的一组异质性髓系克隆性疾病,其特征为髓系细胞分化及发育异常,常表现为无效造血、难治性血细胞减少、造血功能衰竭及高风险向急性髓系白血病(AML)转化。随着分子诊断技术的进步和治疗策略的革新,中国临床肿瘤学会(CSCO)和美国国立综合癌症网络(NCCN)分别发布了2025版MDS诊疗指南。苗瞄主任对两大指南在诊断评估及较低危MDS(LR-MDS)治疗策略等核心更新内容进行了系统性解读。
一、诊断与评估更新
一、CSCO指南2025版核心更新
01、治疗前评估标准强化
新版指南指出,仅存在细胞遗传学异常不能作为诊断MDS的确切证据。该修订基于世界卫生组织(WHO)及血液肿瘤国际共识分类(ICC)的建议:若形态学未达到发育不良标准,即使存在典型MDS相关细胞遗传学异常,同时伴有持续性血细胞减少,仅可拟诊MDS,其管理策略与意义不明的克隆性造血(CHIP)相同。这一更新强调了细胞遗传学检查在MDS诊断中的基石地位,避免了对仅有克隆性染色体异常但无明确病态造血患者的过度诊断和治疗。
国际预后评分系统(IPSS)和修订版IPSS(IPSS-R)的风险分层仍依赖于细胞遗传学结果。若无法进行常规核型分析,指南最低要求使用包含关键探针组合(-5/5q-、-7/7q-、+8、20q-)的荧光原位杂交(FISH)技术进行检测。
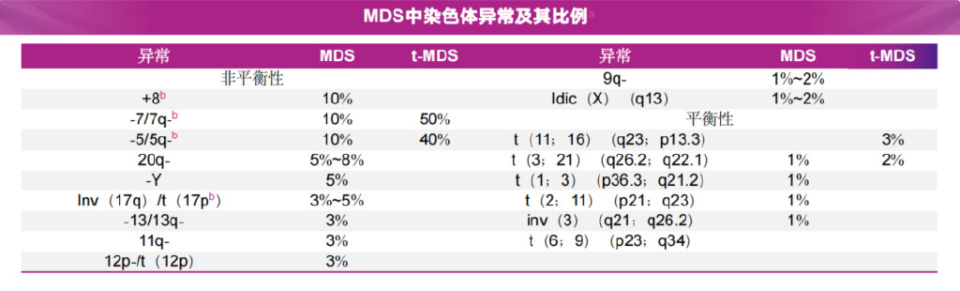
02、惰性髓系造血疾病谱修订
对意义未明的克隆性血细胞减少(CCUS)的分子学异常定义进行了调整,将其标准由“+”修改为“-/+”。这一修订反映了对克隆性造血连续谱系认识的深化。这一变更源于WHO 2022分类的更新:将WHO(2016)分类定义的具有MDS定义的细胞遗传学、无细胞发育不良异常的不能分型的MDS(MDS-U)患者的归类为CCUS,但除外del(5q)、多重打击TP53突变、-7/del(7q)、复杂核型缺乏发育异常或过量原始细胞的病例,被分类为MDS- 5q、MDS-BiTP53。因此,目前的CCUS克隆性特征,要么存在既往的髓系相关体细胞突变(存在于>2%的变异等位基因频率[VAF]),要么具有上述克隆核型异常(存在于≥2个中期分裂相)。
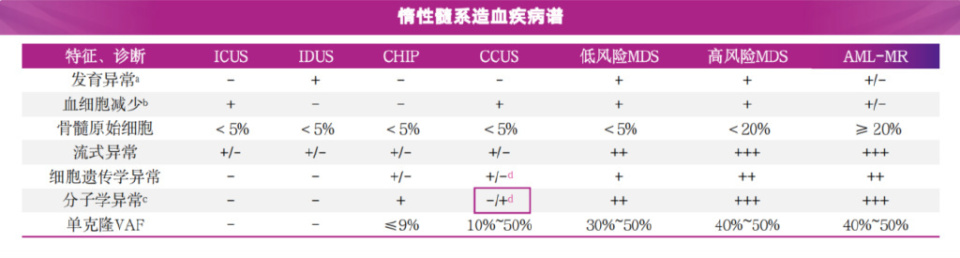
二、NCCN指南2025.V2版核心更新
01、基因检测地位提升
在MDS的初始评估流程中,对MDS相关体细胞突变(获得性突变)的基因检测被强调。指南要求,对于疑似骨髓发育不良的血细胞减少患者,在进行包括骨髓穿刺铁染色、活检、标准核型分析细胞遗传学检测,并辅以网状纤维染色评估纤维化等常规检查的同时,须进行MDS相关体细胞突变的基因检测。新增脚注明确指出:若病理学家评估诊断为MDS,细胞遗传学和分子检测结果应作为标准结果纳入后续考量;诊断和治疗计划需基于一份整合了分子遗传学结果和病理评估的统一报告。

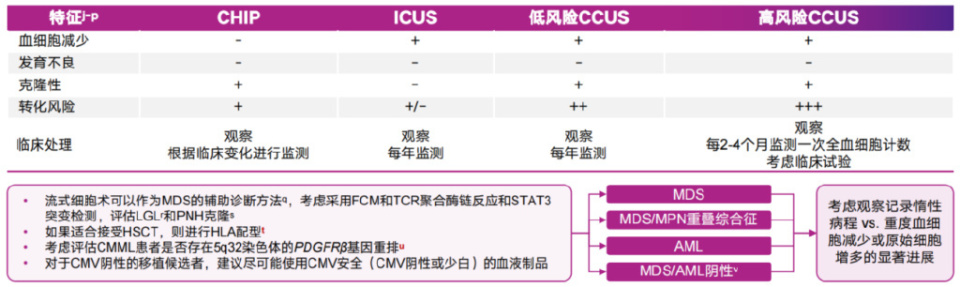
02、惰性髓系疾病
更新了关于惰性髓系造血系统疾病谱,包括CHIP、CCUS、意义未明的特发性血细胞减少症(ICUS)与MDS诊断标准及流程的注释。新增克隆性造血风险评分(CHRS)可能在临床实践中应用,但需更多验证性证据评估其预测价值;对于适合接受HSCT的患者,则应进行HLA配型,但删除了“在进行无关供体匹配之前,应对所有全同胞进行HLA匹配”的建议;此外,WHO认为伴有嗜酸性粒细胞增多的慢性粒单核细胞白血病(CMML)以及其他伴有PDGFRB重排的髓系和淋巴系恶性肿瘤伴有酪氨酸激酶受体的持续激活,是独特的实体,脾肿大或肝肿大是这些疾病的常见临床表现,且对伊马替尼极为敏感。
二、较低危MDS(LR-MDS)治疗策略更新
一、罗特西普推荐层级显著提升
01、指南更新要点
环形铁粒幼细胞(RS)≥15%(或RS>5%伴SF3B1突变):对于MDS伴SF3B1突变(低原始细胞)、无del(5q)±其他细胞遗传学异常且RS细胞≥15%(RS细胞>5%伴SF3B1突变)的贫血的LR-MDS患者,两项指南中无论血清促红细胞生成素(EPO)水平如何,罗特西普均被列为I级推荐(首选)。在NCCN指南里,针对既往未曾使用过罗特西普的患者,新增在二线治疗中,罗特西普也被列为首选之一(1类推荐)。
RS<15%(或RS<5%伴SF3B1突变):对于无del(5q)±其他细胞遗传学异常且RS<15%(或RS<5%伴SF3B1突变)的贫血患者,CSCO指南指出,若血清EPO浓度≤500 IU/L,罗特西普被列为I级推荐;若血清EPO浓度>500 IU/L,罗特西普被列为II级推荐,但在患者缺乏免疫抑制治疗(IST)反应可能性时,可考虑升级为I级推荐。在NCCN指南中,血清EPO浓度≤500 IU/L,罗特西普被列为一线首选之一(2A类推荐),以及红细胞生成刺激剂(ESA)无应答者的二线首选之一(若既往未使用过罗特西普,2A类推荐)。
02、循证医学证据支持
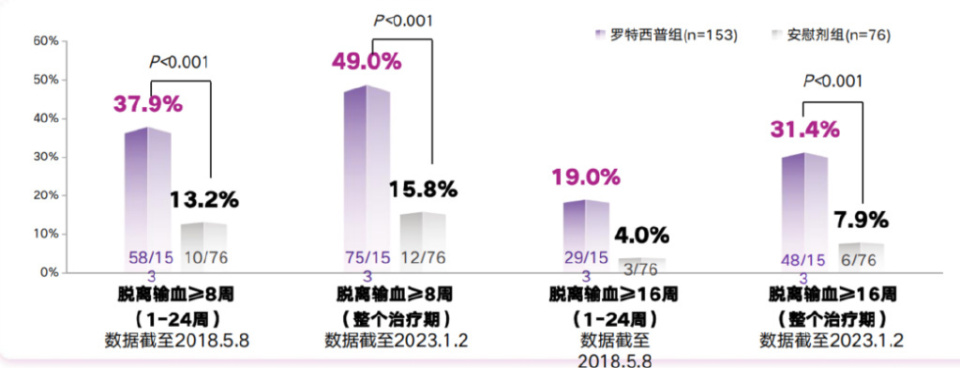
新型红细胞成熟剂罗特西普的推荐升级基于多项关键研究。MEDALIST研究(III期)证实了罗特西普在LR-MDS-RS患者中作为二线治疗的显著疗效,第1-24周脱离输血≥8周的患者比例罗特西普组(37.9%)显著优于安慰剂组(13.2%)。中位治疗50.9周显示疗效持续改善,脱离输血≥8周和≥16周的患者比例分别为49%和31.4%。
与ESA头对头的COMMANDS研究是支持罗特西普一线地位的关键研究。终期数据显示,意向治疗人群(ITT)中,罗特西普组主要终点(脱离输血≥12周同时平均血红蛋白增加≥1.5g/dL)达成率(60.4%)显著高于阿法依泊汀组(34.8%)。亚组分析显示,该优势在基线不同输血负荷、不同基线血清EPO水平、不同SF3B1突变状态及不同RS状态中均保持一致。中位随访>2.5年,罗特西普组中位OS未达到(vs46个月,HR 0.805)。
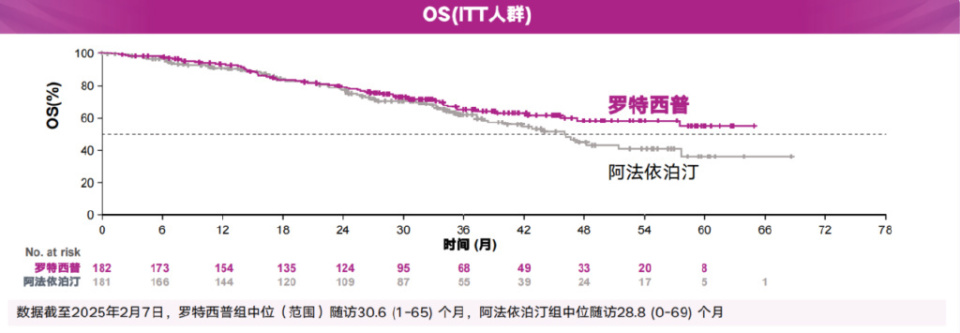
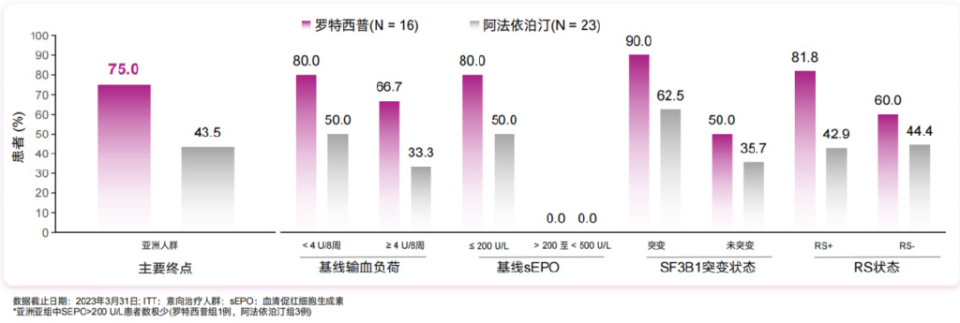
值得注意的是,亚洲患者获益更显著,罗特西普组主要终点达成率高达75%,远高于阿法依泊汀组的43.5%,该优势亦在各关键亚组(基线输血负荷、基线sEPO≤200 U/L、SF3B1突变状态、RS状态)中均观察到。亚洲人群中罗特西普组脱离输血的中位持续时间尚未达到,优于阿法依泊汀组的55.3周。长期应答分析显示,无论SF3B1突变或RS状态如何,罗特西普组实现红细胞输注脱离(RBC-TI)≥1.5年的患者比例均更高,在RS-患者中更是阿法依泊汀组的1.5倍。MDS-004研究进一步提供了罗特西普在亚洲LR-MDS-RS患者中疗效和安全性的循证证据。第1-24周,60%的患者脱离输血≥8周,43%的患者脱离输血≥12周,63%的患者达到红系血液学改善(HI-E)。
近期,罗特西普正式获得中国国家药品监督管理局(NMPA)批准,用于治疗极低危、低危和中危MDS引起的贫血且需定期输注红细胞的成人患者。这一批准标志着我国MDS贫血治疗领域进入新时代。由于我国血资源严重短缺,罗特西普在中国真实世界中的临床应用与研究具有重要意义。国内多家医学中心相继开展了关于罗特西普的真实世界研究。其中,苏州大学附属第一医院作为国内首批通过MDS Foundation认证的五大中心之一,致力于探索在异基因造血干细胞移植(allo-HSCT)后使用罗特西普对红细胞恢复的影响,结果表明其在改善及加快移植后红系恢复方面显示出显著的潜力,明显减少移植后输血量,进一步拓展了罗特西普的应用范围,为临床管理提供了新的思路和策略。
二、新型靶向药物纳入推荐
CSCO指南新增端粒酶抑制剂伊美司他为对于MDS伴SF3B1突变(低原始细胞)、无del(5q)±其他细胞遗传学异常且RS细胞≥15%(RS细胞>5%伴SF3B1突变)的贫血LR-MDS患者的I类推荐。对于RS<15%(或RS<5%伴SF3B1突变)的贫血患者,血清EPO浓度≤500 IU/L,伊美司他可作为ESA/罗特西普无效/复发后的I类推荐。其支持证据来自Ⅲ期IMerge研究:伊美司他治疗复发/难治LR-MDS的输血脱离率(≥8周)达40%(vs安慰剂组15%),但需注意3-4级血液学毒性发生率较高(中性粒细胞减少68%,血小板减少62%)。
IDH1抑制剂方面,CSCO指南新增艾伏尼布作为MDS伴SF3B1突变(低原始细胞)、无del(5q)±其他细胞遗传学异常且RS细胞≥15%(RS细胞>5%伴SF3B1突变)的mIDH1突变患者的III类推荐;对于RS<15%(或RS<5%伴SF3B1突变)的IDH1突变患者,血清EPO浓度≤500 IU/L的III类推荐、血清EPO浓度>500 IU/L且缺乏IST反应的II类推荐。NCCN指南中,在无del(5q)±其他细胞遗传学异常中新增奥鲁替尼。
总结
2025版CSCO和NCCN指南在MDS领域的重要更新聚焦于诊断的精准化和LR-MDS治疗的优化。诊断方面,两大指南均强化了分子检测在评估中的作用。治疗方面,罗特西普基于强有力的循证证据,其推荐等级在伴RS和不伴RS的LR-MDS贫血患者中均获得全面提升,成为一二线治疗的重要选择。同时,指南纳入端粒酶抑制剂和IDH1抑制剂作为特定人群的新治疗选择。这些更新反映了对MDS发病机制认识的深化和临床治疗手段的进步,为个体化、精准化治疗MDS提供了最新的指导框架。临床医生需充分理解指南更新的核心内容及循证依据,结合患者具体情况进行临床决策。
专家简介

苗瞄 主任
苏州大学附属第一医院
主任医师
苏州大学附属第一医院血液科
中华医学会血液分会红细胞疾病学组委员
中国老年医学学会血液学分会常员
中国老年医学学会血液学分会MDS学术工作委员会副主任委员
中国MDS/MPN工作组专家委员会委员
江苏省医学会血液分会红细胞疾病组副组长
北京癌症防治学会红细胞疾病专业委员会常委
苏州市医学会血液学分会MDS/MPN学组组长
亚专科特长:红细胞疾病、骨髓增殖性疾病的诊治及造血干细胞移植治疗技术