近日,上海交通大学医学院附属瑞金医院胡晓霞/翁香琴教授、华中科技大学同济医学院附属同济医院曹阳教授、浙江大学医学院附属第一医院骨髓移植中心赵妍敏教授共同通讯在《American Journal of Hematology》在线发表题为“MRD and NK-Cell Chimerism Predict Transplant Outcomes in Allogeneic Hematopoietic Stem Cell Transplantation Recipients”的研究论文,首次揭示了NK细胞嵌合在移植后持续MRD阴性患者中的显著预后价值,提示联合监测谱系嵌合状态与MRD水平,有望成为移植后复发风险评估的重要新策略。

研究背景
异基因造血干细胞移植(allo-HSCT)是多种血液系统肿瘤的潜在治愈手段,但复发仍是主要失败原因。供者来源的免疫细胞通过移植物抗白血病反应(GvL)在清除残留肿瘤中发挥关键作用。尽管混合嵌合状态(MC)可能提示GvL效应减弱和复发风险,但相关研究结果并不一致,说明单一谱系嵌合的预测能力有限。可测量残留病(MRD)是评估复发风险的重要手段,但约半数患者缺乏特异性MRD标志物,亟需其他补充手段。将MRD监测与谱系特异性供者嵌合状态相结合,有望提升复发预测的准确性,值得进一步探讨。
研究方法与结果
本研究回顾性分析了2017年6月至2022年8月在三家移植中心接受allo-HSCT的急性白血病或骨髓增生异常综合征(MDS)患者数据,最终纳入359例在移植后1个月达到MRD阴性(nMRD)的患者。采用多参数流式细胞术(MFC)在移植后第1、2、3、6、9和12个月及其后每3个月,对骨髓样本进行MRD检测,并以0.01%作为MRD阳性的阈值(pMRD)。采用多重PCR法检测供受者嵌合状态,MC定义为<95%;完全嵌合(CC)定义为≥95%。
01
MRD阳性与移植预后
在移植后24个月内,共有64例患者(17.8%)出现至少一次MRD阳性,中位发生时间为6个月(范围:1–21个月)。pMRD事件与移植时为非完全缓解状态(NR)及移植前MRD阳性呈正相关(P=0.004,P<0.001),而与慢性移植物抗宿主病(cGvHD)呈负相关(P=0.035)。根据2022年ELN分层标准的不良风险分组(P=0.004)及急性髓系白血病(AML)患者的高危染色体异常(P=0.011)亦与pMRD显著相关。
pMRD组患者的2年总生存率(OS)显著低于持续nMRD组(46.88% vs. 90.77%;P<0.001),无复发生存率(RFS)亦显著降低(15.56% vs. 95.11% ;P<0.001),2年复发率显著升高(84.44% vs. 4.71%;P<0.001)。多因素Cox回归分析显示,pMRD患者的OS显著下降(HR=8.76;95% CI:5.48–13.99;P<0.001)。
02
嵌合状态与移植结局
在356名患者中,按计划时间点采集骨髓单核细胞(BMNCs)、NK细胞、T细胞及B细胞。共有45例(12.64%)至少出现一次BMNC-MC,首次发生的中位时间为6个月。移植前NR状态及pMRD均与BMNC-MC相关。BMNC-MC组患者的2年OS显著低于BMNC-CC组(46.47% vs. 88.34%;P<0.001),RFS亦明显降低(75.86% vs. 90.81%;P<0.001),复发率显著升高(86.21% vs. 8.96%;P<0.001)。
进一步分析谱系特异性嵌合状态对移植结局的影响发现,NK-MC患者的2年OS和RFS均显著低于NK-CC组(OS:53.33% vs. 89.51%;RFS:27.27% vs. 91.26%;P均<0.001),复发率也更高(72.73% vs. 8.58%;P<0.001)。B-MC与T-MC组患者亦表现出类似趋势。多因素分析提示,多谱系MC是独立的不良预后因素。
03
谱系特异性嵌合状态的预测价值
Cox回归分析显示,NK-MC(HR=3.20,95%CI:1.02–10.07;P=0.046)、T-MC(HR=2.35,95%CI:1.22–4.52;P=0.01)及BMNC-MC(HR=2.32,95%CI:1.14–4.72;P=0.020)均与RFS降低显著相关。即便在持续维持nMRD的患者中,BMNC-MC(HR=10.42,95% CI:2.97–37.00;P=0.001)和NK-MC(HR=15.54,95% CI:2.58–93.50;P=0.003)仍具有重要的预后价值(图1)。
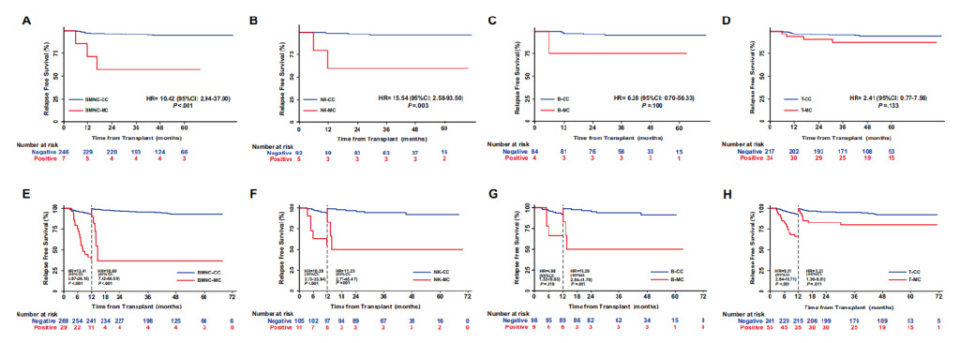
图1. 异基因造血干细胞移植(allo-HSCT)后,混合嵌合(MC)与完全嵌合(CC)患者的无复发生存期(RFS)
在无事件生存率(EFS)方面,谱系特异性MC同样显示显著不良影响。pMRD组中,NK-MC(HR=3.74;95% CI:1.45–9.66;P=0.006)、T-MC(HR=2.54;95% CI:1.45–4.45;P=0.001)和B-MC(HR=3.02;95% CI:1.18–7.74;P=0.021)均与EFS下降相关。nMRD组中,只有NK-MC在EFS方面仍表现出显著预后价值(HR=4.98;95% CI:1.10–22.51;P=0.037)。
Landmark分析显示,随移植后时间推移,BMNC-MC和谱系特异性MC的复发预测价值逐渐增强,尤以BMNC-MC和NK-MC最为显著(图1)。Harrell’s C-index分析进一步证实,两者的预测能力自移植后第1个月至第15个月显著提升。在第15月,NK-MC联合BMNC-MC的C-index达0.8177,提示其预测能力可能存在协同效应。
核心发现
在移植后持续MRD阴性的患者中,NK-MC显著缩短RFS。NK-MC至复发的中位时间为1.39个月,在nMRD患者中延长至3.35个月。作为最早重建的淋巴细胞亚群,NK细胞在移植后前3个月内占主导,且通过KIR-HLA相互作用介导的供者NK免疫应答,在增强GvL、降低GVHD中发挥重要作用。此外,NK-MC亦可能提示免疫功能重建不良与抗感染能力下降。
研究结论
本研究表明供受者混合嵌合,特别是涉及NK细胞的混合嵌合,与不良移植结局密切相关。NK-MC在nMRD患者中是强有力的复发预测指标。这些结果支持在复发监测中纳入谱系特异性嵌合评估,尤其适用于缺乏明确MRD标志物或可能出现谱系漂移的患者。常规监测NK细胞嵌合状态,或可优化移植后管理策略并改善患者预后。
参考文献:
Chen X, Huang H, Chen W, et al. MRD and NK-Cell Chimerism Predict Transplant Outcomes in Allogeneic Hematopoietic Stem Cell Transplantation Recipients. Am J Hematol. 2025 Jun 19. doi: 10.1002/ajh.27750. Epub ahead of print. PMID: 40536068.
专家简介

胡晓霞 教授
上海交通大学医学院附属瑞金医院
瑞金医院转化医学中心 医学博士,主任医师,博士生导师
造血干细胞移植的基础和临床研究
中国抗癌协会第六届血液肿瘤专业委员会委员
中国生理学会血液生理学专业委员会委员
上海市杰出青年医学人才
上海市卫生系统优秀学科带头人
上海市卫生系统优秀青年人才
第一作者或通讯作者先后在Blood, JCI, Leukemia, BCJ, JCI insight, AJH等血液学杂志发表论文40余篇
第二完成人获上海市科技进步一等奖

曹阳 教授
华中科技大学同济医学院附属同济医院
华中科技大学同济医学院附属同济医院血液科副教授、主任医师
中华医学会血液学分会白血病淋巴瘤学组组员
中国抗癌协会血液专委会T细胞移植和细胞免疫治疗学组秘书
湖北省抗癌协会血液肿瘤青委会副主任委员
湖北省抗癌协会T细胞移植和细胞免疫治疗学组秘书
主要从事造血干细胞移植和细胞免疫治疗的基础和临床工作。主持国家自然科学基金面上项目,青年基金,教育部重点学科新教师基金,参与科技部973、863支撑计划及国家自然科学基金重点项目等多项研究。在专业领域发表相关论文20余篇,其中以第一作者和通讯作者在国际SCI杂志包括JEM上发表论文数十篇

赵妍敏 教授
浙江大学医学院附属第一医院
医学博士、主任医师、博士生导师、特聘研究员
浙大一院血液骨髓移植中心副主任
中国抗癌协会血液肿瘤专业委员会青年委员
中国医药教育协会造血干细胞移植及细胞治疗专委会委员
浙江省医学院血液学分会青年委员会副主任委员
浙江省免疫学会之江优秀青年学者
浙江大学医学院附属第一医院临床试验血液学专业组秘书
浙江省卫生高层次人才(551人才)
主持国家自然科学基金青年项目1项,面上项目3项,为国家重点研发计划课题骨干
为cell transplantation杂志的编委,以第一作者或通讯作者在《Journal of Hematology&Oncology》、《JAMA Network Open》、《American Journal of hematology》发表SCl论文40余篇,多次在ASH、EHA、EBMT、APBMT国际大会上口头发言
作为主要成员获得浙江省科技进步一等奖1项,国家科技进步二等奖1项