六月上海花似锦,浦江潮涌映朝晖。2025年6月27日至29日,2025血液学转化和创新大会暨第十届上海淋巴细胞疾病学术研讨会在上海正式召开。本次大会特邀国内外知名专家学者分享学术成果,旨在推动血液领域基础科学与临床成果转化的发展,围绕新疗法、专业培训以及科学普及等方面展开广泛交流与合作。会议期间,首都医科大学附属北京友谊医院王昭教授作为《慢性活动性EB病毒病(CAEBVD)中国专家共识(2025年版)》主要牵头专家之一,系统阐述了共识在疾病定义、诊断标准及治疗策略等方面的重大更新。《肿瘤瞭望-血液时讯》现场特邀王昭教授就新版共识的突破性修订、移植前管理要点及非移植治疗的探索性应用等关键临床问题展开深度对话,旨在为CAEBVD的精准诊疗提供兼具学术价值与实践指导意义的参考。
《肿瘤瞭望-血液时讯》作为新版慢性活动性EB病毒病(CAEBVD)中国专家共识的主要牵头人,您认为2025版共识在疾病定义、诊断标准或分型方面,相比以往最大的突破或最重要的更新是什么?这些更新旨在解决临床实践中哪些最突出的难题?
王昭教授:本次最新版专家共识在疾病定义及诊断标准层面实现了重大突破。基于世界卫生组织(WHO)最新分类体系,原"慢性活动性EB病毒感染"已正式更名为"慢性活动性EB病毒病",这一术语变更具有深远的临床意义。其核心依据在于该疾病并非传统认知中单纯的病毒感染性炎症反应,而是兼具EB病毒驱动的淋巴细胞克隆增殖性特征,这种术语的重构直接反映了疾病复杂程度与严重性。
在诊断体系革新方面,共识明确摒弃了以血清学抗体滴度作为诊断依据的传统模式(共识推荐意见:EBV抗体检测对于CAEBVD无诊断意义,但对于鉴别诊断及预后有参考意义。[1B]),转而建立了以病毒载量直接检测为核心的新型诊断标准(共识推荐意见:推荐存在疑似临床表现的患者完善外周血EBV-DNA检查,或受累组织EBER检测;确定存在EBV感染后,进一步行EBV感染淋巴细胞类型检测。[1A])。具体而言,诊断需满足外周血和(或)受累组织中EBV基因组数量增加,且特别强调外周血单个核细胞(PBMC)内病毒载量检测的重要性。这一修正精准聚焦于EB病毒在淋巴细胞内的实际复制活性。
同时,新共识明确了EBV感染的淋巴细胞类型是CAEBVD确诊的核心步骤——EBV感染的为T细胞或NK细胞,或多系(T、B、NK中两系或以上)受累。值得注意的是,尽管存在EB病毒相关B细胞慢性感染,但此类病例多见于XLP基因突变、免疫缺陷病等背景,其临床进程与预后特征与典型慢性活动性EB病毒病存在本质差异——后者常呈现进行性病程且预后不良。这一诊断标准的细化对于实现精准临床分型具有重要价值,不仅有助于避免诊断泛化,更为探索基于发病机制的分层治疗策略奠定了科学基础。
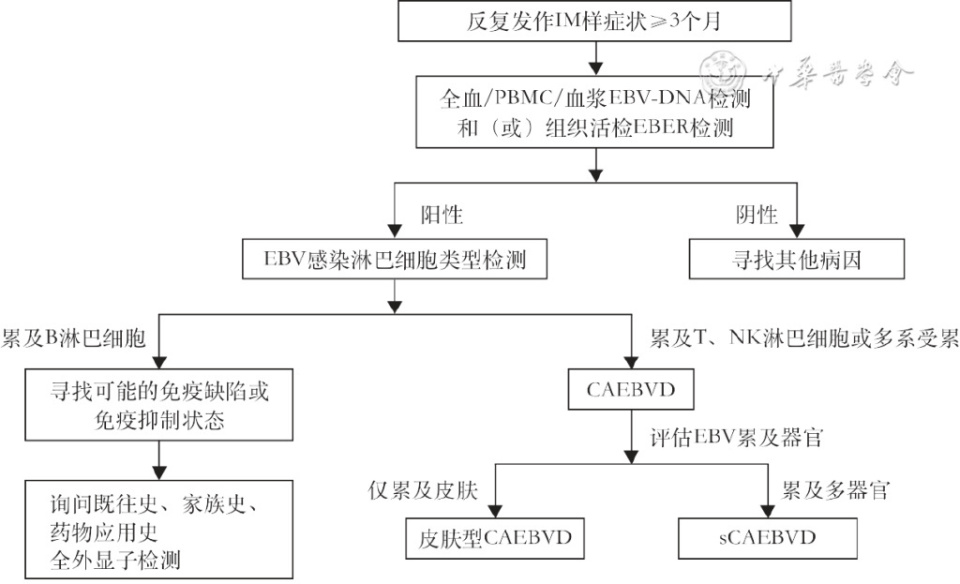
慢性活动性EB病毒病(CAEBVD)诊断流程图
《肿瘤瞭望-血液时讯》共识明确指出移植是目前唯一能治愈CAEBVD的手段。现有证据强调移植时控制疾病活动的重要性,能否请您分享一下目前移植前控制疾病活动的策略,并详细解读一下把握移植时机的要点?
王昭教授:目前,基于全球临床研究的探索,异基因造血干细胞移植(allo-HSCT)目前被公认为针对慢性活动性EB病毒病唯一具有根治潜力的治疗手段。现有证据支持其病理机制起源于造血干细胞,而传统化疗方案及自体移植难以实现持久治愈。
在推进allo-HSCT过程中,提高移植成功率的关键在于充分、全面的移植前管理。当患者处于慢性活动期、合并噬血细胞综合征或血清可溶性CD25(sCD25)水平显著升高等情况时,移植预后欠佳。特别值得关注的是,移植前高EBV-DNA拷贝数与移植后疾病复发相关。为提升移植成功率,需在移植前采用化疗等非移植治疗方案控制炎症反应、降低EBV负荷,在患者疾病非活动期进行移植可显著提升移植成功率。
《肿瘤瞭望-血液时讯》共识也提及了非移植治疗在控制炎症、降低病毒负荷方面的探索性应用,但也强调了其局限性和可能的风险。在临床实践中,如何合理选择这类药物?对于那些暂时不适合或拒绝接受移植的患者,您通常会如何制定治疗策略以更好地控制疾病进展?
王昭教授:尽管异基因造血干细胞移植作为慢性活动性EB病毒病的根治性手段已获广泛认可,但临床实践中供者匹配困难、经济负担沉重及年龄等因素仍显著限制其适用范围。针对此类无法接受移植的患者群体,非移植治疗策略的探索具有重要临床价值。
在抗病毒治疗领域,世界卫生组织(WHO)相关指南及本中心临床实践均显示,目前尚无确证有效的抗病毒药物可常规用于EB病毒清除治疗,故不作为推荐治疗。
JAK1/2抑制剂芦可替尼展现出一定的疾病控制作用,本中心研究及日本学者开展的相关临床试验均证实,该药物可缓解临床症状。然而,其能否实现病毒载量持续清除及长期生存获益仍需进一步验证。此外,程序性死亡受体1(PD-1)单抗在单臂临床研究中同样显示出一定治疗潜力,但缓解率有限且多数患者呈现短暂应答后快速进展。因此,筛选可能获益的患者成为亟待解决的临床难题,我们团队目前就此进行了探索性研究。其他创新药物如CD38单抗达雷妥尤单抗、组蛋白去乙酰化酶抑制剂西达本胺等,虽有部分报道显示可诱导短期症状改善,但均难以实现疾病治愈。
在细胞治疗领域,EBV特异性细胞毒性T淋巴细胞(EBV-CTL)、嵌合抗原受体T细胞(CAR-T)、T细胞受体工程化T细胞(TCR-T)及EBV疫苗等治疗的应用均有报道,对改善症状、降低EBV载量取得了一定疗效,但治疗响应的持久性等方面仍需优化。
关于化疗药物的定位,建议应用于以下两种场景:其一,当疾病进展至危及生命的危急状态(如并发肠梗阻)时,化疗可作为缓解症状的暂时性措施;其二,在作为allo-HSCT桥接治疗时,化疗可用于降低EB病毒载量、稳定疾病状态以便后续移植。除上述情况外,常规应用化疗并不能显著改善患者总体生存期或实现疾病长期稳定,故不予推荐。
综上所述,当前CAEBV的非移植治疗领域仍需多模态治疗策略的突破性进展。
专家简介

王昭 教授
首都医科大学附属北京友谊医院
主任医师、博士生(后)导师
首都医科大学附属北京友谊医院血液内科主任
国务院特殊津贴专家
国际组织细胞协会噬血细胞综合征执行委员
中华医学会血液学分会淋巴细胞疾病学组副组长
中国医师协会血液科医师分会常委主持噬血细胞综合征国内指南的制定并参与噬血细胞综合征国际指南的制定
第一完成人荣获中华医学科技奖二等奖、华夏医学科技二等奖、北京医学科技二等奖、“金桥奖”二等奖等,获得国家发明专利授权9项主编《噬血细胞综合征》、《组织细胞疾病》专著,担任 《The Lancet Infectious Diseases》、《The Lancet Haematology》 、《Haematologica》、《BMC Medicine》、《Blood Advances》、《British Journal of Haematology》等国际期刊审稿专家