近年来,滤泡性淋巴瘤的治疗已取得显著进展,患者长期预后得到明显改善。然而,疾病异质性给各阶段最优治疗方案的选择带来挑战。不断扩大的治疗选择增加了初始治疗决策、治疗序贯策略及治疗目标重新定义的复杂性。随着治疗格局的演变,临床决策正逐步向基于疾病生物学特征的精准治疗模式转变。在2025 ICML上,英国伦敦国王学院医院Emil Kumar教授与巴兹癌症研究所Jessica Okosun教授系统探讨了初治及复发/难治性滤泡性淋巴瘤的最新治疗进展,分析治疗选择的关键考量因素,并阐述精准医学策略的当前进展及其优化决策的潜在价值。
滤泡性淋巴瘤(FL)是第二常见的淋巴瘤亚型。其临床行为呈现显著异质性:部分无症状患者无需立即治疗,而部分高危患者预后明显差于典型FL患者。近期临床突破包括嵌合抗原受体T细胞(CAR-T)和CD3×CD20双特异性抗体(BsAb)等新型免疫疗法在复发/难治性(R/R)FL中的应用。未满足的需求仍集中于高危人群,如24个月内出现疾病进展(POD24)或发生组织学转化(HT)的患者。对FL生物学基础的深入研究正推动转化医学发展,如何平衡疗效与毒性、实现个体化及成本效益治疗成为关键课题。
初始治疗的优化困境
01、低肿瘤负荷FL:观察等待策略的争议
对于无症状低肿瘤负荷(LTB)FL患者,初始治疗必要性仍存争议。长期观察等待(W&W)研究显示,单药利妥昔单抗诱导(RI)±维持治疗(RM)可延长至下次治疗时间(W&W组2.7年,RI组9.9年,RI+RM组未达到),且不影响后续治疗疗效。RESORT研究证实,LTB患者接受RI后行RM或复发时再治疗,7年无化疗生存率达63%-73%。利妥昔单抗维持治疗显著改善患者健康相关生活质量(HrQoL),支持在特定患者中选择早期干预。
但需警惕利妥昔单抗导致的B细胞耗竭相关风险,包括抗病毒免疫受损、疫苗应答降低及低丙种球蛋白血症。鉴于无总体生存(OS)获益、部分患者存在自发缓解可能,且近三分之一观察等待患者10年内仍无需一线治疗,提示过度治疗可能并非最优选择。这强调了毒性管理、HrQoL考量及长程无进展生物标志物筛选的重要性。
02、进展期症状性高肿瘤负荷FL
多数指南推荐利妥昔单抗或奥妥珠单抗联合化疗用于症状性高肿瘤负荷(HTB)FL的治疗。值得注意的是,三分之一接受利妥昔单抗单药治疗的患者10年仍无需后续治疗。
一线免疫化疗可获得优异长期预后,例如10年无进展生存(PFS)达35%-51%,总体生存(OS)达80%,提示部分患者可能实现"功能性治愈"。GALLIUM试验最终分析持续证实奥妥珠单抗(G)联合化疗较利妥昔单抗(R)联合化疗的PFS优势(7年PFS:63% vs 56%),但无OS差异。基于t(14;18)易位或克隆性免疫球蛋白重链/轻链重排检测的微小残留病(MRD)状态与预后显著相关。R-CVP和R-CHOP方案治疗后MRD阴性率显著低于R-苯达莫司汀,但奥妥珠单抗联合方案可改善此状况。奥妥珠单抗联合苯达莫司汀的感染毒性问题限制了其在老年或合并症患者中的应用,此类患者更倾向选择G-CVP或R-苯达莫司汀方案。由于尚无抗CD20单抗联合化疗方案证实OS获益,治疗选择需综合患者年龄、体能状态及医师偏好。
无化疗方案如R2(来那度胺-利妥昔单抗)在RELEVANCE研究中显示6年PFS和OS与R-化疗相当,但伴随皮疹、胃肠道毒性等特异性不良反应。继发原发性恶性肿瘤(SPM)和转化风险两组无显著差异。
尽管利妥昔单抗维持治疗可改善PFS,但其广泛应用受限于持续B细胞耗竭及缺乏OS获益,促使响应适应性策略成为研究热点。此外,基于CD3×CD20和CD3×CD19双特异性抗体在多项随机试验中的鼓舞性疗效,此类药物正被评估作为初始治疗选择。

未经治疗的晚期高肿瘤负荷FL领域正在进行的部分BsAbs试验
03、POD24:问题界定与解决方案聚焦
24个月内疾病进展(POD24)发生于10%~20%患者,与不良OS相关。POD24群体内部存在显著异质性:早期进展事件中组织学转化(POD24_HT)比例差异较大,强调所有进展病例均需进行活检确认。LEO联盟的真实世界证据(CReWE)分析显示,POD24_HT患者5年OS低至31%,而活检证实惰性FL的POD24(POD24_FL)患者生存较好(71%)。某系列研究显示,低-中危FLIPI评分的POD24_FL患者OS与无POD24患者相当。
利妥昔单抗维持治疗、奥妥珠单抗诱导或苯达莫司汀联合方案虽可降低早期进展率,但未改善OS或转化风险,提示部分POD24病例存在治疗抵抗。自体造血干细胞移植(ASCT)可能为POD24患者带来OS获益,但缺乏随机对照数据支持。SWOG1608等临床试验正探索替代治疗策略。
复发/难治性FL的治疗选择:机遇与挑战并存
复发/难治性FL领域取得最大突破的是基于自体T细胞的免疫疗法,包括CAR-T细胞和双特异性抗体。自2021年起,三种CAR-T产品(axicabtagene ciloleucel、tisagenlecleucel、lisocabtagene maraleucel)和三种CD3×CD20双特异性抗体(莫妥珠单抗、epcoritamab、odronextamab)在欧美获批用于三线及以上治疗。
01、CAR-T治疗进展
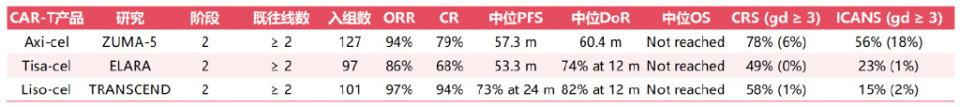
CAR-T在复发难治性FL中的数据
CD19 CAR-T在B细胞淋巴瘤中展示高疗效,但伴随独特毒性,包括早期细胞因子释放综合征(CRS)、免疫效应细胞相关神经毒性综合征(ICANS),及后期感染、血细胞减少、罕见继发恶性肿瘤等。在大B细胞淋巴瘤(LBCL)中,感染是CAR-T治疗后非复发死亡(NRM)的主因,某研究显示半数感染相关死亡与COVID-19相关。5年继发恶性肿瘤发生率约15%,与历史对照相当。尽管存在T细胞淋巴瘤(TCL)担忧,但实际发生率极低。
关键临床试验数据显示,axicabtagene ciloleucel和tisagenlecleucel在R/R FL中均获得高应答率,完全缓解(CR)是实现持久缓解的关键,但POD24患者CR率较低。最新分析显示约50%患者可获长期缓解,是否达到"治愈"尚待验证。Lisocabtagene maraleucel(TRANSCEND FL研究)在POD24患者中也显示显著疗效。
毒性特征方面,axicabtagene ciloleucel(CD28共刺激域)的≥3级CRS和ICANS发生率高于tisagenlecleucel和lisocabtagene maraleucel(4-1BB共刺激域)。后两者较低的毒性发生率及管理经验的积累,推动部分中心探索门诊给药模式。
02、双特异性抗体进展
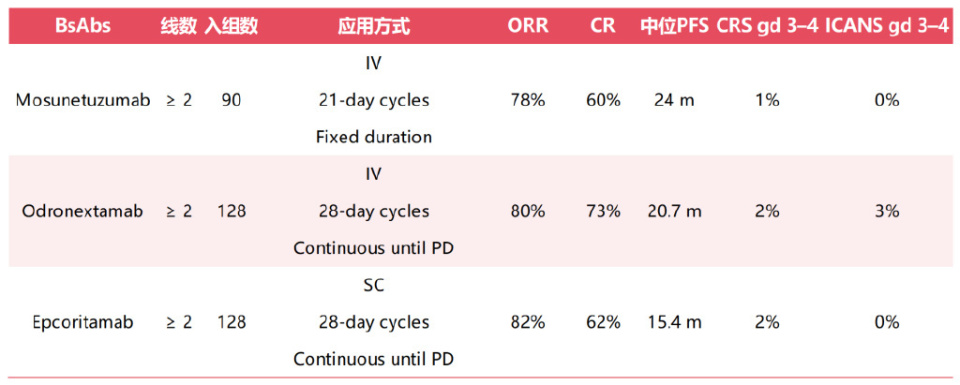
BsAbs在复发难治性FL中的疗效和安全性数据
单药CD3×CD20双特异性抗体通过CD20靶向和CD3介导T细胞激活,在三线及以上治疗中展示有效抗肿瘤活性且毒性可控。优化剂量爬升和激素预防策略使门诊给药成为可能,≥3级CRS和ICANS发生率低。
三种双特异性抗体中,莫妥珠单抗为固定疗程静脉给药,epcoritamab(皮下)和odronextamab(静脉)则持续给药直至不耐受或进展。总应答率(ORR)约80%,中位PFS 15-24个月。与CAR-T相比,严重CRS和ICANS罕见。但COVID-19感染导致部分患者中断治疗甚至死亡,不同试验的感染相关死亡存在差异(odronextamab 6%,epcoritamab 5%,莫妥珠单抗无)。某Meta分析显示FL患者接受双特异性抗体治疗的3级及以上感染率21%,致死性感染率3%,且32%的感染死亡缺乏明确病原学证据。固定疗程方案可能降低感染风险,但关键试验提示感染多发生于治疗首6~12个月。III期随机试验将澄清感染风险与化疗的比较,真实世界数据则需评估非试验人群的风险特征。联合治疗研究正探索其与B细胞耗竭药物的协同效应。
03、超越CAR-T和双特异性抗体的新选择
二线及以上POD24患者的标准治疗选择有限且效果欠佳,促使二线CAR-T和双特异性抗体试验备受期待。非交叉耐药免疫化疗仍常用于首线缓解持久或计划自体移植巩固的患者。12个月疗程的R2方案是耐受性良好的无化疗二线选择,尤其适合体弱患者。自体和异基因移植的应用逐渐减少,仅限于特定人群。
CD19靶向的抗体药物偶联物Loncastuximab tesirine在二线及以上R/R FL中显示前景(II期研究CR率67%,毒性可控)。抗CD19单抗Tafasitamab联合R2方案在inMIND研究中经14个月随访显示PFS改善57%。布鲁顿酪氨酸激酶(BTK)抑制剂单药治疗FL疗效令人失望,但ROSEWOOD研究显示奥妥珠单抗联合泽布替尼优于奥妥珠单抗单药(ORR/CR:69%/39% vs 46%/19%,中位PFS 28 vs 10.4个月),获欧美批准。III期MAHOGANY研究正比较该联合方案与R2在二线及以上FL中的疗效。
04、复发/难治性FL的治疗序贯考量
治疗选择受限于缺乏随机对照研究,需依赖间接比较。决策需综合考虑既往治疗(类型、质量、缓解持续时间)、症状、体能状态、生活质量影响及药物可及性和地区差异等因素。
尽管T细胞激活疗法设定了高疗效标杆,其他药物在毒性、成本和便利性方面可能更具优势。在CAR-T和双特异性抗体均可及的三线及以上FL中,选择面临挑战,因无头对头比较数据。间接比较提示CAR-T单药疗效可能更优。虽然"一次输注,长期有效"的CAR-T模式具有吸引力,但需权衡制备时间、经济毒性、中心化治疗需求及短期/长期毒性,如ZUMA-5和ELARA研究中27%~34%患者需免疫球蛋白替代。双特异性抗体提供"现货型"治疗,起效快速,CRS/ICANS风险低,且可门诊给药。这些优势结合其组合潜力,可能支持其在治疗序贯中的更早应用。新兴数据显示其在一线和二线治疗中的疗效,包括联合来那度胺±利妥昔单抗或化疗的方案。
既往苯达莫司汀治疗对序贯决策的影响值得关注。尽管样本量有限,axi-cel治疗前6~12个月接受苯达莫司汀的患者预后较差,与大B细胞淋巴瘤观察结果一致。近期双特异性抗体数据提示苯达莫司汀暴露24个月内不影响疗效,但更接近的暴露间隔需进一步研究。
双特异性抗体治疗可能导致CD20抗原丢失,莫妥珠单抗治疗后34%病例出现CD20阴性逃逸,引发对其早期应用的担忧,但CD19导向的挽救方案可提供解决方案。长期真实世界数据和安全性报告对识别这些创新疗法的罕见但严重不良事件至关重要。
精准医学的实践路径:是未来还是幻想?
01、一线预后评估
诊断时识别高危和低危FL患者以指导治疗是长期目标。临床指数(FLIPI、FLIPI2、PRIMA-PI、FLEX)、生物标志物工具(m7-FLIPI临床基因模型、基因表达PRIMA-23)及基线FDG PET-CT指标(SUVmax、总代谢肿瘤体积)均可实现一线风险分层。FLIPI因简单性和预测性能在临床和试验中应用最广。对比研究显示,在R-化疗治疗患者中,FLIPI在预测PFS和OS方面优于FLIPI2、PRIMA-PI和m7-FLIPI。但其预测精度尚不足以支持一线风险适应性治疗,目前临床应用仅限于GALLIUM数据支持的FLIPI中高危患者优先选择奥妥珠单抗。
尽管FL遗传图谱已明确,但单个基因突变的预后价值有限。新兴生物学亚组通过基因亚型或T细胞组成特征优化FL分类并区分临床行为。下一步需验证这些分类系统,并评估特定生物学亚组对现有治疗的反应差异。
02、动态疗效评估与响应适应性策略
鉴于一线预后评估的局限性,后续时间点可能更适于预后判断和治疗调整。诱导结束(EOI)PET-CT在R-化疗和G-化疗患者中可强效预测PFS和OS。GALLIUM研究显示,EOI完全代谢缓解(CMR)是独立预后因素,5年PFS率(CMR 70.0% vs 非CMR 24.9%)和OS率(92.0% vs 79.6%)差异显著。
免疫化疗后的MRD状态长期关联预后,RELEVANCE研究中的R2诱导后MRD状态亦具预测价值。GALLIUM研究中,诱导中期和EOI的MRD阳性均预示更差PFS。动态MRD监测显示,早期MRD阴性患者PFS更优,而维持治疗期间MRD复现与后续复发相关。PET-CT联合MRD评估可进一步细化风险分层,EOI PET CMR且MRD阴性患者的3年PFS达81%。
FOLL12研究探索诱导后MRD导向治疗调整,将R-化疗后部分缓解(PR)/CMR患者随机分配至标准维持组或MRD导向组(PR患者接受利妥昔单抗或升级为放射免疫治疗)。尽管研究未达主要终点(3年PFS 86% vs 72%),但证实了实时分子响应指导治疗的可行性。历史障碍在于25%~40%患者缺乏可追踪的PCR标记,如FOLL12研究所示。基于二代测序(NGS)的循环肿瘤DNA(ctDNA)检测在FL中可能提高MRD评估的适用性、敏感性和特异性。
PETReA和FOLL19等试验正进一步评估PET-CT导向的响应适应性治疗。PETReA将EOI CMR患者随机分配至抗CD20维持治疗或观察,PET阳性患者则接受标准或强化治疗(联合来那度胺)。FOLL19作为FOLL12的后续研究,保留所有患者维持治疗,但探索早期CMR且MRD阴性患者是否可减少诱导周期(6周期减至4周期)。
数据积累和技术进步正构建优化疗效、减少毒性、缩短疗程和降低成本的工具包。强烈建议在所有未来FL试验中纳入MRD监测作为强制性的联合评估指标,以探索动态疗效评估和生物标志物导向治疗选择的潜力。
03、预测性生物标志物
EZH2突变FL对EZH2抑制剂tazemetostat的应答率显著高于野生型(ORR 69%/CR 13% vs 34%/CR 4%),展示了精准治疗潜力。但其PFS获益(14 vs 11个月)仍较有限,导致FDA批准不限EZH2状态。
随着治疗选择持续扩展,精准匹配药物与患者的需求愈发迫切。预测性生物标志物是核心支柱,但在FL中开发不足。加速其发现需整合回顾性队列和前瞻性研究以获取足够样本量,同时需标准化方法学、战略性采集样本(组织与血液)并严格验证。
结论
滤泡性淋巴瘤各临床阶段均取得治疗进展。随着治疗选择增加和患者预后改善,治疗目标不断演变,优化治疗选择与序贯策略仍是主要挑战。弥合转化医学鸿沟需加强临床前研究,开发精准、可及且经济的分子和影像生物标志物,以指导个体化治疗决策。