华氏巨球蛋白血症(WM)是一种分泌IgM的淋巴浆细胞淋巴瘤。WM中已发现超过40种CXCR4突变类型,携带无义突变的患者易出现高黏滞血症症状,且对共价布鲁顿酪氨酸激酶抑制剂(cBTK-i)产生耐药性。对于cBTK-i治疗后进展的患者,新兴治疗选择包括非共价BTK抑制剂、BCL2抑制剂等。在2025 ICML上,美国丹娜法伯癌症研究中心Steven P. Treon教授、Shayna Sarosiek教授及Jorge J. Castillo教授基于基因组特征、疾病特点及合并症,对初治和复发WM治疗路径进行了详细分享。
华氏巨球蛋白血症(WM)是一种B细胞淋巴样肿瘤,源于分泌单克隆IgM的淋巴细胞、淋巴浆细胞及浆细胞的克隆性增殖。该病在国际成熟淋巴样肿瘤共识分类及世界卫生组织分类系统中被定义为淋巴浆细胞淋巴瘤(LPL),且绝大多数LPL病例为WM,仅有不足5%的病例为IgA、IgG或非分泌型LPL。WM的核心驱动基因包括MYD88、CXCR4和TP53,约半数患者存在6号染色体长臂(6q)缺失。接受BTK抑制剂治疗后进展的患者常出现获得性BTK基因突变,这些突变对疾病发生发展及治疗策略具有重要影响。
MYD88基因突变
约95%~97%的WM患者存在MYD88突变(MYD88Mut),其中绝大多数为L265P亚型。敏感度更高的变温聚合酶链式反应(AS-PCR)应作为MYD88L265P突变的首选检测方法,因二代测序(NGS)可能漏检骨髓病变负荷低于10%的病例。MYD88突变通过激活造血细胞激酶(HCK)、布鲁顿酪氨酸激酶(BTK)及白介素-1受体相关激酶(IRAK)触发信号转导(图1)。HCK激活BTK依赖的NF-κB和ERK1/2通路,而IRAK1/4则通过非BTK依赖途径激活NF-κB。约5%的WM患者为MYD88野生型(MYD88WT),此类患者常携带NF-κB通路远端激活突变,且疾病转化风险更高、总生存期更短。
MYD88突变状态影响BTK抑制剂疗效,当前指南推荐初诊患者通过AS-PCR检测MYD88L265P突变,若结果为阴性则需通过NGS排查非L265P亚型。
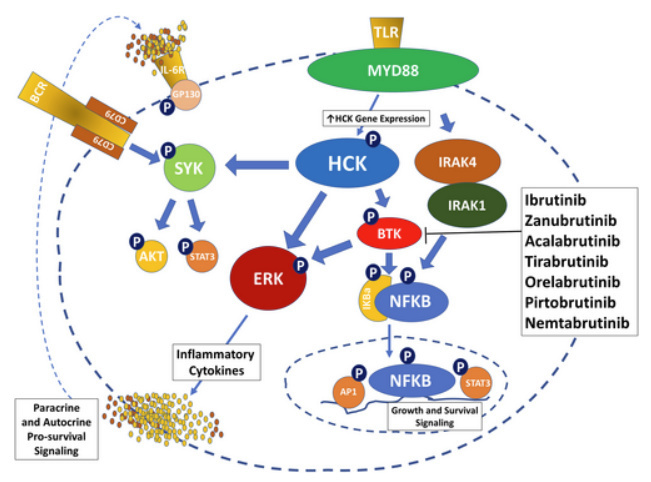
突变型MYD88驱动的促生存信号传导。突变型MYD88触发SRC家族成员HCK的基因表达。HCK激活BTK、SYK和ERK1/2信号通路。BTK同时激活ERK1/2以及由NFKB p65介导的促生存信号传导。IRAK4/IRAK1通过不依赖于HCK的途径被突变型MYD88激活,并与BTK共同驱动NFKB介导的促生存信号传导。
CXCR4基因突变
约30%~40%的WM患者存在CXCR4突变(CXCR4Mut),已发现超过40种C末端结构域的无义或移码突变。无义突变(如CXCR4S338X)导致C末端调节域截断,移码突变则由插入或缺失引起。CXCR4突变细胞在CXCL12刺激下激活BTK、AKT及ERK信号,促进骨髓趋化并导致伊布替尼耐药。CXCR4拮抗剂(如普乐沙福、ulocuplumab)可增强伊布替尼对CXCR4突变细胞的敏感性。
CXCR4无义突变患者骨髓病变负荷及血清IgM水平更高,更易出现高黏滞血症,且初始治疗时间较野生型或移码突变患者更短。研究显示,CXCR4无义突变患者总生存期更短,且对BTK抑制剂的治疗反应率更低、无进展生存期更短。对180例接受伊布替尼治疗的WM患者分析发现,CXCR4无义突变组主要反应率(MRR)及无进展生存期(PFS)均劣于移码突变或野生型组。NGS可能漏检三分之二的CXCR4突变患者,尤其当骨髓病变负荷低或亚克隆存在时,新一代测序平台可提高检出率。当前指南推荐拟接受BTK抑制剂治疗的患者通过NGS检测CXCR4突变状态。
TP53基因异常
5%~15%的初治WM患者存在TP53基因异常(TP53Alt),包括TP53突变及17p染色体缺失。既往接受过治疗的患者中TP53Alt发生率更高(25%~30%),且多数曾接受烷化剂(85%)或核苷类似物(22%)治疗。TP53异常患者对BTK抑制剂的反应率及生存期更差。当前指南推荐初诊及复发患者均需通过NGS评估TP53状态,以指导治疗决策,但尚未建立定量阈值标准。
6号染色体长臂缺失
约半数初治WM患者存在6q染色体缺失(del6q),且多为杂合性缺失。6q区域包含BTK(IBTK)、MYD88/NF-κB通路(TNFAIP3、HIVEP2、TRAF3IP2、IRAK1BP1)及凋亡调节因子(FOXO3、BCLAF1、PERP)等关键基因。纵向全外显子测序发现,伊布替尼治疗后进展的WM患者可出现6q纯合性缺失,提示从杂合性到纯合性缺失的克隆进化。
BTK基因突变
BTK第481位半胱氨酸(BTKCys481)是共价BTK抑制剂(如伊布替尼、泽布替尼、阿可替尼等)的结合位点,该位点突变是WM患者获得性伊布替尼耐药的最常见机制。同一患者体内可存在携带不同BTKCys481突变的多个克隆。BTKCys481丝氨酸突变细胞对伊布替尼耐药并重新激活BTK-PLCγ2-ERK1/2通路,联合ERK1/2抑制剂可诱导细胞凋亡并恢复伊布替尼敏感性。此外,ERK1/2再激活可释放IL-6和IL-10,通过旁分泌机制保护野生型BTK细胞免受伊布替尼杀伤。
基于基因组的WM治疗策略
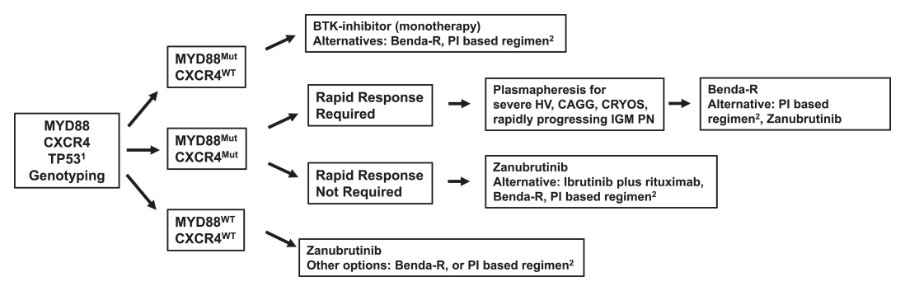
华氏巨球蛋白血症症状性初治患者基于基因组学的治疗流程
初治患者可选方案包括苯达莫司汀联合利妥昔单抗(Benda-R)、地塞米松-利妥昔单抗-环磷酰胺(DRC)及cBTK-i。Benda-R方案在深度缓解及无进展生存期方面可能优于DRC。
对于仅存在MYD88突变的患者,优先选择cBTK-i以降低获得性TP53异常风险。各类cBTK-i在MYD88突变患者中疗效相似,选择需考虑药物可及性及不良反应(如房颤风险)。CXCR4突变且需快速控制疾病的患者,Benda-R或泽布替尼均为有效选择。伴高黏滞血症者应暂停利妥昔单抗并优先血浆置换;无高黏滞血症者需待血清IgM降至4000mg/dL以下再启用含利妥昔单抗方案,以避免诱发危机。ASPEN研究显示,泽布替尼治疗CXCR4突变患者的中位主要反应时间为2.8个月,与Benda-R相当。对于肿块型病变或合并轻链型淀粉样变的患者,Benda-R可能更优。
泽布替尼在CXCR4突变且无需快速控制疾病的患者中可带来更深缓解及更长PFS,疗效优于伊布替尼。MYD88野生型初治患者优先选择泽布替尼,因其可实现高反应率及长期控制。CXCR4突变或MYD88野生型患者也可选择Benda-R或蛋白酶体抑制剂(PI)方案。TP53异常患者优先选用泽布替尼,因ASPEN研究显示其活性优于伊布替尼。
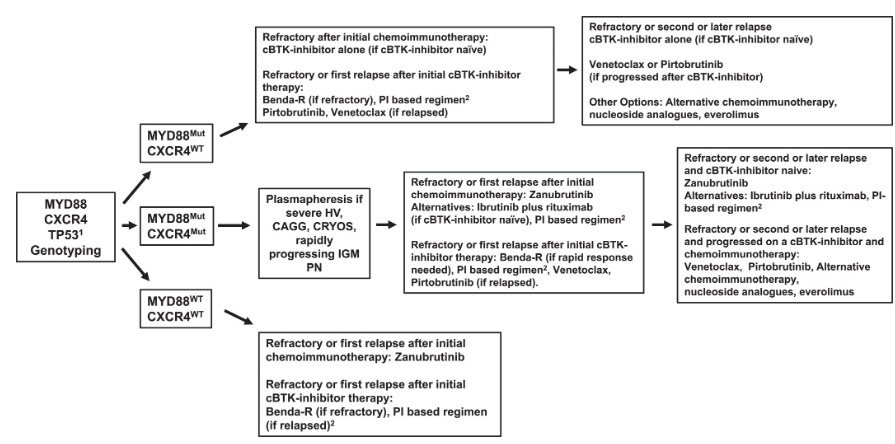
华氏巨球蛋白血症症状性经治患者基于基因组学的治疗流程
症状性复发WM患者的治疗选择需综合考虑生物学年龄、合并症、复发性质、患者偏好、造血储备及基因突变状态。MYD88突变仅存的患者在化疗免疫治疗后复发或首次复发时,可选用cBTK-i;各类cBTK-i在MYD88突变患者中疗效相似,选择依据同初治患者。MYD88/CXCR4双突变患者在化疗免疫治疗后复发或首次复发时,泽布替尼可能更优。MYD88野生型患者复发后优先选用泽布替尼。TP53异常患者同样推荐泽布替尼。
对cBTK-i耐药的患者,Benda-R为首选方案。无论基因亚型,伴高黏滞血症者需暂停利妥昔单抗并优先血浆置换;无高黏滞血症者需待血清IgM降至4000 mg/dL以下再启用含利妥昔单抗方案。cBTK-i治疗后进展的患者还可选择Benda-R、PI方案、维奈克拉或吡托布替尼。烷化剂应避免用于<70岁或TP53异常患者,维奈克拉对此类患者活性更高。维奈克拉在既往接受过cBTK-i或CXCR4突变患者中活性明确,但在MYD88野生型或TP53异常患者中的疗效尚待明确。吡托布替尼可作为cBTK-i后的选择,但其对MYD88野生型或双突变患者的活性尚未证实。Benda-R或PI方案在cBTK-i进展后仍有效,且不受基因亚型限制。二次或多次复发患者可考虑重复使用化疗(若缓解期>3年)、换用其他化疗免疫方案、核苷类似物或依维莫司,同时应鼓励参与临床试验。
Benda-R更适用于肿块型病变患者,因BTK抑制剂在此类患者中的数据有限。合并轻链型淀粉样变的患者,共识推荐Benda-R或PI方案联合大剂量化疗及自体干细胞移植。cBTK-i对中枢神经系统受累(Bing-Neel综合征)的WM患者活性显著且持久。
新兴治疗选择
正在开发的新药包括BTK降解剂(BGB-16673)和BCL2抑制剂(sonrotoclax)。一项针对27例重度经治WM患者(中位既往治疗线数3)的研究显示,BGB-16673单药总体反应率82%、主要反应率74%,疗效不受MYD88、CXCR4或TP53突变状态影响,且对携带BTKCys481(共价抑制剂耐药)及BTKLeu528(非共价抑制剂耐药)突变的患者均有效,耐受性良好,未报告房颤事件。另一项Ⅰ期研究纳入19例复发WM患者,sonrotoclax单药(80~320 mg/日)的总体反应率79%、主要反应率58%。
联合治疗方案也在探索中。中国一项研究(NCT04463953)评估了泽布替尼联合伊沙佐米及地塞米松(ZID)方案,在初治症状性WM患者中总体反应率100%、主要反应率96%、VGPR/CR率46%,中位起效时间2个月,CXCR4突变患者的VGPR/CR率无差异。BRAWM研究(NCT05065554)正在评估阿可替尼联合Benda-R作为一线方案,初步报告显示主要反应率100%,42%患者达VGPR/CR,无CXCR4突变患者12周期时VGPR/CR率更高。ZEBRA研究(NCT06561347)将评估泽布替尼联合Benda-R方案。吡托布替尼联合维奈克拉(NCT05734495)在复发患者中报告主要反应率87%,疗效不受CXCR4突变或既往cBTK-i暴露影响。此外,泽布替尼联合sonrotoclax、阿可替尼联合利妥昔单抗(NCT05065554)及卡非佐米联合伊布替尼(NCT04263480)等方案也在探索中。
免疫治疗方面,靶向CD19的抗体偶联药物(locastuximab tesirine,NCT05190705)和CD3/CD20双特异性抗体(epcoritamab,NCT06510491)的临床试验正在招募复发WM患者。